侯费祎 张莲 李慎松 邵宏斌 杨勤旭 刘慧萍
前交叉韧带 ( anterior cruciate ligament,ACL ) 是运动损伤中常见损伤韧带之一,其主要功能是维持膝关节稳定,防止胫骨平台前移[1-2]。对于 ACL 保残重建是目前共识,但是对于如何保残,手术时机是关键因素,伤后随着时间延长,残端吸收,导致保残量有限甚至无法保残,且随着时间延长,骨隧道有着不同程度的扩大。目前对于手术时机与保残的研究尚未见到相关报道。笔者在临床发现,对于 ACL 断裂超过 3 个月患者,ACL 残端被大量吸收,绝大部分患者保残量有限甚至无法保残重建,而对于 3 个月内患者残端保留相对完整,保残量较多。通过收集我科 2019 年 8 月至 2020 年 8 月治疗的患者,根据受伤时间作为分组依据,做了如下回顾性分析,现报道如下。
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 经治的单侧 ACL 断裂者;
( 2 ) 年龄 < 45 岁者;
( 3 ) 无既往膝关节手术史者。
2. 排除标准:( 1 ) 内外侧副韧带损伤者或合并后交叉韧带损伤者;
( 2 ) 膝关节软骨损伤者;
( 3 ) 合并膝关节周围骨折以及髌骨急性脱位者;
( 4 ) 术前发现血栓形成者;
( 5 ) 合并血液病、类风湿性关节炎等免疫系统疾病者;
( 6 ) 年龄 > 45 岁者;
( 7 ) 术后不能按照康复计划锻炼者;
( 8 ) 存在重要脏器衰竭者;
( 9 ) 术后 1 年内未按时复诊者。

图1 图 a、b、c 分别为陈旧损伤组术后即刻、术后 6 个月、术后 12 个月 CT 片,图 a 可见胫骨隧道周缘无明显硬化,韧带完全填充骨隧道,图 b 可见随着时间延长,轻度胫骨隧道扩大,周缘可见轻度骨硬化带,图 c 是可见胫骨隧道进一步扩大的同时,可见局部骨硬化带明显且硬化带面积增大;
图 d、e、f 分别为新鲜损伤组术后即刻、术后 6 个月、术后 12 个月 CT 片,图 d 可见术后肌腱完全填充骨隧道,无明显缝隙,图 e 可见骨隧道轻度扩大,周缘未见明显骨硬化,腱骨界面模糊,考虑腱骨愈合与骨长入,图 f 可见骨隧道周缘可见点状不规则骨硬化带,其余地方腱骨界面模糊,腱骨愈合。上图中箭头所指为胫骨隧道Fig.1 Figure a, b and c were the CT images of the old injury group immediately after operation, 6 months and 12 months after operation, respectively. Fig.a showed that there was no obvious sclerosis around the tibial bone tunnel, and the ligament was completely filled with the bone tunnel. Fig.b showed that with the extension of time, the mild tibial bone tunnel expanded, and the peripheral bone sclerosis zone was mild. Fig.c showed that the tibial bone tunnel was further expanded, and the local bone sclerosis zone was obvious and the area of the sclerosis zone increased; Figure d, e and f were the CT images of the fresh injury group immediately, 6 months and 12 months after the operation, respectively. Fig.d showed that the tendon completely filled the bone tunnel without obvious gaps after the operation. Fig.e showed that the bone tunnel was slightly expanded, and there was no obvious bone sclerosis around it. The tendon-bone interface was blurred. Considering the tendon-bone healing and bone growth, Fig.f showed that there was a point-like irregular bone sclerosis band around the bone tunnel, and the tendon-bone interface was blurred at the place where it was located, and the tendon-bone healed

图2 a:为陈旧性 ACL 损伤,ACL 断裂,残端黏附与后交叉韧带表面,箭头所指为 ACL 残端;
b:为陈旧性损伤术后,术中尽量保留残端,但因肌腱残端吸收,因此保留较少,一般残端保留约为 1 cm,箭头所指重建的 ACL;
c:为新鲜损伤,可见 ACL 残端保留较多,箭头所指为 ACL 残端;
d:为新鲜 ACL 损伤韧带损伤,术中保残,肌腱残留约为 2 cm,箭头所指为重建 ACL。周缘可见残端包裹Fig.2 a: Old ACL injury, ACL fracture, residual adhesion to the surface of the posterior cruciate ligament ( arrow indicated residual ACL ); b: The residual ligament after the old injury. The residual ligament should be retained as much as possible during the operation, but it was rarely retained due to the absorption of the tendon residual. Generally, the residual ligament was retained about 1 cm, and the arrow indicated the reconstructed ACL; c: The anterior cruciat ligament stump was reserved more in the patient with fresh injury. The arrow indicated the ACL stump; d: Showed fresh ACL injury, ligament injury, intraoperative preservation, tendon residual about 2cm, Arrow indicated reconstruction of ACL, residual wrapping can be seen around the periphery

图3 a:ACL 重建术后正位 X 线片;
b:ACL 重建术后侧位 X 线片Fig.3 a: AP X-ray after anterior cruciate ligament reconstruction; b: Lateral X-ray after anterior cruciate ligament reconstruction

图4 a:陈旧性 ACL 损伤后,可见残端吸收,MRI 不可见,箭头所指为前叉所在区域,无 ACL 信号影;
b:为新鲜 ACL 损伤,MRI 可明显看见残端,箭头所指为 ACL 残留部分;
c:陈旧性 ACL 损伤术后 1 年 MRI 表现,可见胫骨隧道内口有所扩大,内口周缘有骨硬化带形成,箭头所指为重建 ACL;
d:为新鲜 ACL 损伤术后 1 年,胫骨隧道内口扩大不明显,腱骨愈合良好,未见明显骨硬化带形成,箭头所指为 ACLFig.4 a: After an old ACL injury, residual absorption was visible, but MRI was not. The arrow pointed to the region where the anterior fork was, and there was no signal shadow of the ACL; b: Fresh anterior cruciate ligament injury. The stump could be clearly seen by MRI. The arrow pointed to the residual part of cruciate ligament; c: MRI manifestations of old ACL injury 1 year after surgery. It could be seen that the internal opening of the tibial bone tunnel was enlarged, and there were osteosclerosis bands around the internal opening. The arrow indicated the reconstruction of the ACL; d: One year after fresh ACL injury, the internal opening of the tibial bone tunnel was not significantly expanded, the tendon and bone healed well, and no obvious sclerotic band was observed. The arrow indicated the ACL
二、基本资料
本组共纳入 120 例,受伤至手术的时间 3 个月内的为新鲜损伤组,超过 3 个月的为陈旧损伤组;
各组按照患者入院时间的先后顺序进行纳入,每组 60 例,各组病例数满为止。
所有患者术前查体 Lachman 试验阳性,有明确外伤史;
入院后患者全部行膝关节 MRI 检查,提示 ACL 断裂,所有患者均采用自体同侧半腱肌股薄肌肌腱移植 ACL 重建手术,两组患者性别、年龄、受伤原因比较,差异均无统计学意义 (P> 0.05 ),受伤时间至手术时间两者有明显差异,差异有统计学意义 (P< 0.05 ) ( 表 1 )。

表1 两组患者的临床基本资料Tab.1 Basic clinical data of the two groups of patients
三、手术方法
1. 术前准备:术前所有患者均行膝关节 MRI 检查,通过 MRI 检查明确诊断,评估患者损伤程度及其有无其它韧带损伤[3],制订手术方案。
2. 手术方法:麻醉成功后,患者仰卧位,大腿根部放置气压止血带,设置压力 40 kPa,时间 90 min,常规消毒、铺巾后,取关节镜的前外侧前内侧手术入路,探查关节腔内情况,确定 ACL 损伤失用,对残端稍作清理,最大限度保留残端,发现陈旧性 ACL 损伤残端约为 0~1 cm,新鲜 ACL 损伤保留残端约为 1.0~2.5 cm。
3. 移植物制备:驱血后气压止血带充气止血,开始进行韧带重建移植物制备,取股薄肌半腱肌肌腱四折或五折,使肌腱直径最大化,功能区域直径不 < 7 mm,两端使用 W4843 缝线编织 3 cm,将肌腱穿于 Endobutton ( Endobutton 有效长度 15 mm 或者 2 mm ) 袢内,对折肌腱湿纱布巾保护,术中要求肌腱直径最大不超过 10 mm,肌腱最小直径不 < 8 mm。
4. 建立隧道:( 1 ) 于髁间窝外侧壁韧带起点处定位,打入股骨导针,然后沿股骨导针打入股骨切刀,测深后,根据测量结果,股骨外口保留 6~ 8 mm 皮质骨,剩余部分股骨切刀打入,股骨隧道建立完毕后,并留置对折牵引线待用;
( 2 ) 将 ACL 重建胫骨定位器由内侧切口放入关节腔内,前端抵至外侧半月板前角与内侧髁间嵴连线中点交叉韧带止点处,余部位于体外固定于胫骨近端前内侧,打入胫骨导针,并沿胫骨导针钻入胫骨切刀 ( 根基肌腱胫骨端直径确定 ) 建立胫骨隧道,隧道建立完毕;
( 3 ) 将备用 ACL 移植物给予硫酸庆大霉素注射液 64 万单位 + 1000 ml 生理盐水冲洗,将移植物拉入骨隧道,股骨端固定后将钛板翻转卡于骨皮质,拉紧胫骨端牵引线后进行调整,使移植物两端完全进入隧道;
( 4 ) 镜下观察明确,ACL 移植物两端完全进入隧道,保持张力下膝关节屈伸活动,镜下观察韧带无撞击,胫骨端韧带活动度在 1~3 mm 范围内,将 ACL 胫骨端保持张力于膝关节屈曲 20° 位沿胫骨隧道由外向内拧入可吸收螺钉 ( 直径根据隧道直径而定,一般比胫骨隧道大 1 mm ) 进行固定,固定后再次检查确定 ACL 重建成功后,伸直位关节镜探查髁间窝大小是否合适,有无撞击,可根据患者情况作适当髁间窝成型,最后在胫骨隧道下缘打入 1 枚空心螺钉进行栓桩固定,移植物尾端编织线,术毕。逐层缝合切口加压包扎。可调支具外固定,活动度约为 0°~30°,术毕。
5. 术后康复:患者术后可调支具固定,局部冰敷,鼓励患者早期行股四头肌等长收缩锻炼,防止下肢深静脉血栓形成,减轻后期股四头肌萎缩[4],术后对于半月板缝合患者 6 周内扶双拐下地,患肢禁止负重,可调支具每周增加 30°,术后 6 周恢复膝关节最大限度活动度,并可扶拐下地部分负重行走锻炼;
未行半月板缝合患者,术后即可扶拐并在支具保护下部分负重 ( 约为体重 1 / 3 ) 行走锻炼;
所有患者术后 3 个月去拐、去支具,正常行走,并行简单恢复性训练;
术后半年恢复正常运动。
四、随访与观察指标
术后 6 个月、12 个月随访,国际膝关节文献委员会膝关节评估表 ( the international knee documentation committee knee evaluation form,IKDC )[5]、Lysholm[4]及 Tenger[6]评分均以调查问卷形式完成。
膝关节本体感觉恢复情况:利用等速肌力测试仪器完成,先将等速肌力测试仪器固定在特定位置,一般分为 3 个角度,分别伸直位置 0°,屈曲角度 ( 90° ),过屈角度 ( 120° );
患者随着测试仪进行被动活动,活动 5~7 次,患者行主动活动,主动活动 3 次,记录 3 次与设定角度的差值,取 3 次平均值为最终数值。
测量骨隧道扩大情况:通过三维 CT 检查,从轴位片分别测量即刻、术后 6 个月、术后 12 个月胫骨内口骨隧道扩大情况;
并观察术后 1 年膝关节交叉韧带走形、形态及其骨腱愈合情况。
五、统计学处理
所有数据应用 SPSS 16.0 统计学软件进行分析处理,用±s表示计量资料,组间采用 t 检验,P<0.05 为差异有统计学意义。
所有患者均获得随访,其中新鲜损伤组 1 例术后发生感染,行二次关节镜下清理后康复,因感染影响手术效果评估,故此病例排除,其余病例术后均恢复良好,无血管神经损伤、无术后血栓形成,无膝关节强直。
1. IKDC、Lysholm 和 Tegner 评分:患者术前、术后 6 个月、12 个月关节功能恢复情况对比从观察记录数据来看,患者术前 A 组、B 组 IKDC,Lysholm 和 Tegner 评分组间比较差异无统计学意义;
术后 6 个月、术后 12 个月于两组间比较,新鲜损伤组效果明显优于陈旧损伤组,差异有统计学意义 ( 表 2~4 )。

表2 两组患者术前与术后 6 个月、12 个月膝关节 IKDC 评分Tab.2 IKDC score of knee joint before operation, 6 months and 12 months after operation in the two groups
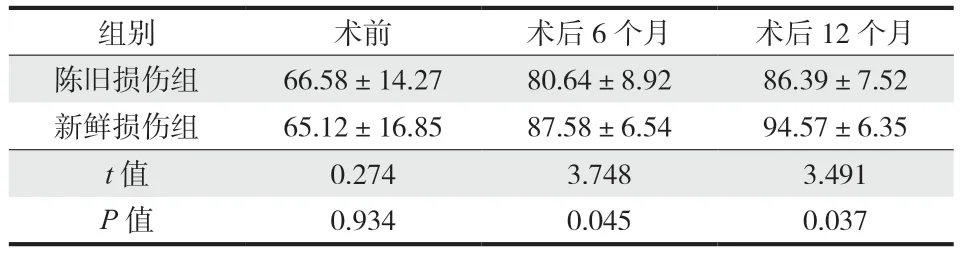
表3 两组患者术前与术后 6 个月、12 个月膝关节 Lysholm 评分Tab.3 Lysholm score of knee joint before operation, 6 months and 12 months after operation in the two groups

表4 两组患者术前与术后 6 个月、12 个月膝关节 Tegnar 评分Tab.4 Tegnar score of knee joint before operation, 6 months and 12 months after operation in the two groups
2. 本体感觉评分:术前 A 组、B 组膝关节本体感觉评分差异无统计学意义 (P> 0.05 ),术后 6 个月、1 年 B 组膝关节本体感觉评分优于 A 组,组间比较差异有统计学意义 (P< 0.05 ) ( 表 5 )。
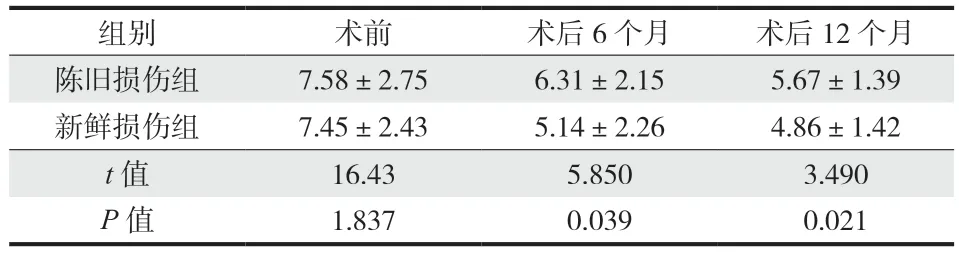
表5 两组患者术前与术后 6 个月、12 个月膝关节本体感觉评分Tab.5 Knee proprioception scores of the two groups before operation, 6 months and 12 months after operation
3. ACL 胫骨内口隧道扩大情况:术后即刻、术后 6 个月,陈旧损伤组、新鲜损伤组膝关节胫骨内口隧道扩大直径比较差异无统计学意义 (P> 0.05 ),术后 1 年新鲜损伤组胫骨隧道扩大直径小于陈旧损伤组,组间比较,差异有统计学意义 (P< 0.05 ) ( 表 6 )。

表6 两组患者术前与术后 6 个月、12 个月膝关节胫骨隧道扩大直径 ( mm )Tab.6 The enlarged diameter of tibial tunnel of knee joint in the two groups before operation, 6 months after operation and 12 months after operation ( mm )
4. 术后恢复情况:MRI 检查结果提示,术后 1 年两组膝关节韧带恢复良好,两组 ACL 形态连续性良好,但陈旧损伤组可见骨隧道有所扩大,部分患者可见 ACL 变细,多考虑骨隧道扩大后,局部雨刷效应造成,局部有少量骨硬化带,提示骨腱愈合不良可能,新鲜损伤组韧带无断裂痕迹,骨腱愈合良好,未见局部骨硬化。
ACL 损伤是常见的运动损伤。由于 ACL 损伤后可引起膝关节不稳定,主要表现为下坡时关节出现无力感、不稳感[7-8]。目前保残重建已经达成共识,其原理是能够更好地保留本体感觉和血运,达到好的骨腱愈合和本体感觉最大限度恢复的目的[9-21]。
笔者忽视了一点,陈旧性损伤与新鲜损伤差别在于残端保留量的多少,而保残的多少取决于手术时机,如何能够将保残最大化,目前尚未见相关报道。笔者通过临床观察发现,对于 ACL 损伤超过 3 个月患者,残端被大量吸收,其保残的量大大减少;
ACL 断裂绝大部分断裂位于股骨端或者靠近股骨端,也就是说损伤后能够给残端提供血供的只有胫骨端,笔者发现损伤超过 3 个月患者在胫骨端能够少量保留部分残端,但保留量有限,部分残端甚至完全吸收。本研究 120 例中超过 3 个月的患者,其保残量绝大部分均 < 1 cm 或者以下,残端大部分被吸收,本身残留量很小,这就为保残带来了困扰。而对于早期重建,患肢的本体感觉、骨腱愈合都较陈旧性损伤 ( 超过 3 个月 ) 效果较好。
在此次研究中,新鲜损伤组中包含部分急性损伤患者,目前对于急性损伤的 ACL 患者,一般要求在伤后 1 个月左右手术治疗,其原因是这个时间段炎性反应较轻,局部肿胀消退,患者关节功能恢复良好,不影响术后关节功能恢复,对于此类患者要求术前关节功能在非负重状态下屈伸活动度恢复正常,术前炎性指标正常或者稍高于正常者,除关节腔积血外,膝关节周围软组织无明显肿胀,即可行手术治疗,根据临床观察,其临床效果良好,未发现不良反应。研究还发现,两组患着胫骨隧道均有不同程度的扩大,术后 6 个月,两组骨隧道扩大不明显,比较无统计学差异,但在术后 12 个月,陈旧性损伤组骨隧道扩大程度明显大于新鲜损伤组,两组比较差异有统计学意义。出现这种原因的情况,笔者认为有以下几种:( 1 ) 新鲜损伤组残端保留较多,能够很好的阻断关节液流入腱骨界面,而关节液对于腱骨愈合是严重的一个不利因素,而保残能够通过阻断关节液流入,进而避免其对腱骨愈合的影响;
( 2 ) 残留肌腱对重建韧带提供较好的血供,使得局部血供充足,骨腱愈合营养充足,早期达到骨腱愈合,避免因长期雨刷效应出现骨隧道扩大情况;
( 3 ) 由于残端的保留,对于移植肌腱在骨隧道内的不匹配而残留的腔隙长入填充,从而减轻、降低雨刷效应带来的不良影响;
( 4 ) 两者同时出现骨隧道扩大,可能是因为术后局部骨吸收,造成骨隧道较术中骨隧道扩大;
( 5 ) 对于 1 年后胫骨隧道两组间差异明显,考虑长期雨刷效应,部分肌腱纤维束断裂,加剧肌腱于隧道之间摩擦,局部骨量丢失,造成骨隧道扩大,局部骨硬化造成。因此,保残对于预防胫骨隧道扩大有着较好的临床疗效。
在 ACL 重建过程中,对于部分 ACL 断裂,残端黏附于后交叉韧带表面滑膜组织,对于此种情况,笔者认为应当把附着部分自后交叉韧带表面解离,解离后可根据 ACL 走形,建立袖套样保护,促进 ACL 的早期愈合。同时本研究对于肌腱直径要求在 8 mm 以上,不超过 10 mm,因为 ACL 重建完毕后,肌腱在体内有坏死、吸收重塑过程,过程中部分肌腱将坏死吸收,造成肌腱直径太小,抗拉能力无法达到要求;
同时由于重建本身就是最大限度模拟解剖结构重建,但重建是整个肌腱束点对点的重建,无法达到原来肌腱纤维单根点对点的重建,因此对于肌腱直径要求相对要高;
若肌腱直径太粗,造成前后交叉韧带之间摩擦、髁间窝撞击等,影响患者功能。因此,本研究将肌腱直径最大不超过 10 mm,最小不超过 8 mm。
目前,对 ACL 断裂后保残重建已经逐渐成为共识,大量文献研究表明,保残后能很好的恢复关节功能。笔者认为对于 ACL 损伤患者,保残最关键是早期重建,这样既可以避免继发损伤,同时可以最大限度保留残端。
在 ACL 重建过程中,肌腱残端保留长度与损伤时间关系轴位进行定量研究,将是后期进一步的研究目标。
猜你喜欢残端肌腱新鲜Wide-awake技术在示指固有伸肌腱转位修复拇长伸肌腱术中的应用实用手外科杂志(2022年2期)2022-08-31掌长肌腱移植与示指固有伸肌腱转位治疗拇长伸肌腱自发性断裂的疗效对比实用手外科杂志(2022年2期)2022-08-31掌长肌腱移植修复陈旧性拇长伸肌腱断裂30例实用手外科杂志(2022年2期)2022-08-31小编来说“新鲜”事小哥白尼(趣味科学)(2022年2期)2022-05-25新鲜汇中学生天地(B版)(2022年4期)2022-05-17新鲜小学生导刊(2018年22期)2018-08-21新年好新鲜小天使·一年级语数英综合(2017年1期)2017-02-16新生儿的脐带怎么护理婚育与健康(2016年11期)2016-11-26拇长伸肌腱嵌顿1例实用手外科杂志(2015年4期)2015-08-27延迟断脐法对新生儿脐部感染、脐带残端脱落时间及渗血情况的影响中国当代医药(2015年16期)2015-03-01


